У человека, который не получает антиретровирусную терапию, каждые сутки примерно миллиард клеток инфицируется ВИЧ. В процессе инфицирования задействован вирусный поток, продуцируемый клетками со скоростью примерно 100 миллиардов вирионов в сутки. Большинство инфицированных клеток умирают в течение суток –примерно каждый двадцатый CD4-лимфоцит, около 5% от числа CD4-клеток. Необходимость восполнять такие потери является серьезной нагрузкой для иммунной системы организма.
Впрочем, еще до недавнего времени не было ясно, почему одни инфицированные CD4-клетки живут долго, а другие стремительно «сгорают», выпуская колоссальное количество вируса. Более того, оказались не вполне верными сами представления о том, что поддержание инфекции заключается в том, что свободные вирусные частицы в кровеносном русле инфицируют CD4-клетки.
Большинство CD4-лимфоцитов непрерывно циркулируют между кровеносным руслом и лимфоидной тканью, находясь в лимфоидной ткани непрерывно не более 12-18 часов. Сегодня мы знаем, что большая часть инфицирования клеток происходит не в кровотоке, а именно в лимфоидных тканях.
Инфицирование CD4-лимфоцита в кровотоке свободной вирусной частицей не просто менее вероятно, но еще и скорее приведет к тому, что этот CD4-лимфоцит останется покоящейся клеткой – станет резервуаром ВИЧ. Напротив, компактно находящиеся в лимфоидной ткани клетки с куда большей вероятностью становятся разрешающими – такими, где реализованы все необходимые условия для дальнейшей репликации, и где вирус в дальнейшем успешно реплицирует. А вот инфицирование свободным вирионом, где бы это ни произошло, скорее приведет к образованию непермицирующей клетки, такой, где массивная репликация скорее не будет происходить, и вероятность длительного выживания такой клетки довольно высока.
Итак, вероятность быстрой гибели CD4-клетки зависит и от места и способа инфицирования. С большей вероятностью будут гибнуть те клетки, что инфицировались в лимфоидной ткани, в условиях многочисленных сигналов воспаления со стороны соседних клеток.
В лимфоидной ткани есть и особенности передачи вируса от клетки к клетке. Преимущественно передача происходит не при контакте со свободной вирусной частицей, а при непосредственном контакте клеток, через так называемые вирусологические синапсы. Данный способ инфицирования примерно в 100-1000 раз эффективнее, чем инфицирование клетки вирусной частицей.
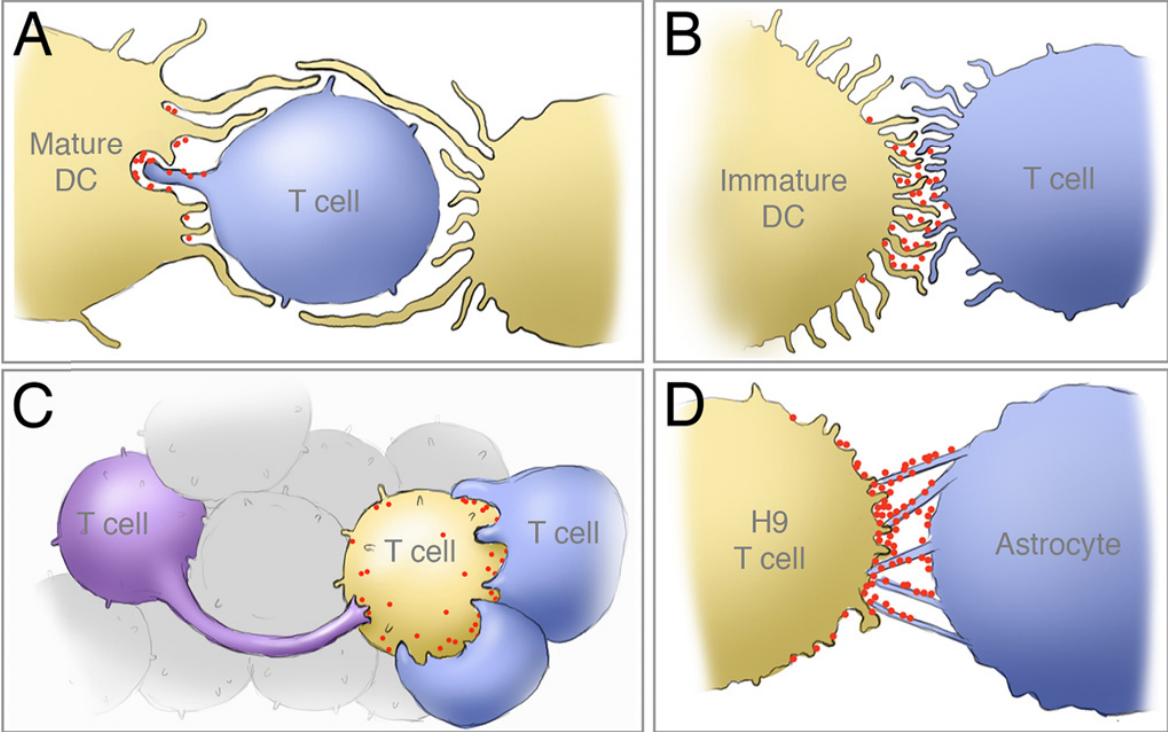
Схема четырех типов вирусологических синапсов при инфицировании разных видов клеток по данным электронной микроскопии. A – зрелая дендритная клетка и T-лимфоцит; B – незрелая дендритная клетка и инфицируемый T-лимфоцит; С – T-лимфоциты; D – мембранные мостики между астроцитом и инфицирующей CD4-клеткой. Do T, Murphy G, Earl LA. и др. Three-dimensional imaging of HIV-1 virological synapses reveals membrane architectures involved in virus transmission. J Virol. 2014 Sep;88(18):10327-39.
Гибель CD4-лимфоцита, как оказалось, минимально связана с прямым действием вируса или с процессом массивной репликации вируса в клетке. Основной причиной гибели оказался запуск апоптоза (5%) или пироптоза (95%) – программируемой воспалительной гибели клетки.
Пироптоз — в гибели CD4-клеток явление значительно более частое. Этот термин можно перевести как «смерть в огне». Это не просто гибель клетки, это гибель, сопровождающаяся массивным выбросом воспалительных белков, которые «передают» сигнал тревоги клеткам вокруг, запуская и в них воспалительный процесс. И эта активация клеток непосредственно способствует тому, что клетка станет разрешающей и погибнет менее чем через сутки с вероятностью 95%, а до момента своей гибели такая клетка будет продуцировать вирус в колоссальных количествах.
Соотношение непермиссивных и разрешающих клеток в лимфоидной ткани примерно 20 к 1 – лишь малая часть CD4-лимфоцитов продуктивно инфицируется, активно выделяет вирус и быстро гибнет. Заметим, что не все клетки с CD4 рецептором, активно продуцирующие вирус, одинаково быстро гибнут, и выше мы говорили именно о сценариях для T-хелперов. Моноцитарные макрофаги, например, могут продуцировать вирус многие недели, клетки микроглии в центральной нервной системе – месяцы, а возможно, что и годы.
Сегодня мы понимаем, что патогенез СПИДа в части истощения CD4-лимфоцитов, в большей мере связан с запрограммированными клеточными реакциями и значительно в меньшей с непосредственным цитотоксическим действием вируса.
Коль скоро так велика роль пироптоза в гибели CD4-клеток, то логично предположить, что данный процесс может являться потенциальной терапевтической мишенью. На подавление пироптоза направлено действие экспериментального ингибитора капсазы-1 VX-765. Исследователи компании InvioGen продемонстрировали, что VX-765 эффективно предотвращает пиротоксическую смерть CD4 Т-клеток. Применение такового препарата потенциально может нести выгоды для людей, начинающих терапию при высокой вирусной нагрузке и низком иммунном статусе.
- Vidya Vijayan KK, Karthigeyan KP, Tripathi SP, Hanna LE. Pathophysiology of CD4+ T-Cell Depletion in HIV-1 and HIV-2 Infections. Front Immunol. 2017 May 23;8:580. PMID: 28588579.
- Doitsh G, Greene WC2. Dissecting How CD4 T Cells Are Lost During HIV Infection. Cell Host Microbe. 2016 Mar 9;19(3):280-91. PMID: 26962940.
- Galloway NL, Doitsh G, Monroe KM. и др. Cell-to-Cell Transmission of HIV-1 Is Required to Trigger Pyroptotic Death of Lymphoid-Tissue-Derived CD4 T Cells. Cell Rep. 2015 Sep 8;12(10):1555-1563. PMID: 26321639.
- Doitsh G, Galloway NL, Geng X. и др. Cell death by pyroptosis drives CD4 T-cell depletion in HIV-1 infection. Nature. 2014 Jan 23;505(7484):509-14. PMID: 24356306.
- Anderson DJ, Le Grand R. Cell-associated HIV mucosal transmission: the neglected pathway. J Infect Dis. 2014 Dec 15;210 Suppl 3:S606-8. PMID: 25414413
- Coffin J, Swanstrom R. HIV pathogenesis: dynamics and genetics of viral populations and infected cells. Cold Spring Harb Perspect Med. 2013 Jan 1;3(1):a012526. PMID: 23284080.
- Do T, Murphy G, Earl LA. и др. Three-dimensional imaging of HIV-1 virological synapses reveals membrane architectures involved in virus transmission. J Virol. 2014 Sep;88(18):10327-39. PMID: 24965444.
